Schmerztherapie umfasst, vereinfacht gesagt, alle therapeutischen Maßnahmen, die das Ziel haben, akute oder chronische Schmerzen zu lindern. (1,2)
Ärzte, die sich auf die Behandlung von chronischen Schmerzen spezialisiert haben, können durch eine Weiterbildung die Zusatzbezeichnung „Spezielle Schmerztherapie“ erwerben. (3)
Wenn Du meinen Blog bereits aufmerksam verfolgst, dann wirst Du vielleicht auch wissen, dass ich vor längerer Zeit bereits einen Artikel geschrieben habe, was Du gegen Schmerzen tun kannst.
In diesem Artikel finden sich auch einige Methoden aus dem Bereich der Schmerztherapie, ein allgemeiner Überblick fehlte bisher allerdings und auch der Punkt, warum ein interdisziplinärer Ansatz (mehrere Berufsgruppen arbeiten zusammen) in der Behandlung von Schmerzpatienten oft am zielführendsten ist (4), kam noch zu kurz.
Was sind Schmerzen?
Wie immer schauen wir uns erst einmal an, worüber wir eigentlich reden. In früheren Artikeln haben wir uns bereits angeschaut, was Schmerzen sind und auch welchen Sinn Schmerzen haben, aus diesem Grund hier nur eine kurze Zusammenfassung.
Schmerz wird definiert als eine unangenehme, sensorische und emotionale Erfahrung, die mit tatsächlichen oder potenziellen Gewebeschäden einhergeht. (5)
Schmerz tritt also nicht nur auf, wenn etwas „kaputt“ ist, sondern auch, wenn Dein Körper befürchtet, dass etwas geschädigt werden könnte. Er stellt also eine Art Alarmsystem dar.
Akute vs. chronische Schmerzen
Diese Definition trifft allerdings hauptsächlich für akute Schmerzen zu, bei chronischen Schmerzen wird das ganze allerdings häufig etwas komplexer. Das lässt sich bereits daran erkennen, dass es hierzu eine eigene Leitlinie gibt (6) und sie häufig auch als eigenständige Krankheit betrachtet werden (7).
In diesen Fällen haben chronische Schmerzen oft nicht mehr die zuvor benannte Warnfunktion, die akute Schmerzen haben. Da das Thema chronische Schmerzen extrem komplex ist, wird es hierzu demnächst noch einen eigenen Artikel geben.
Wichtig ist an dieser Stelle zu verstehen, dass in der Schmerztherapie zwischen akuten und chronischen Schmerzen oftmals unterschieden werden muss und die Schwerpunkte oft anders zu gewichten sind.
Biopsychosoziales Schmerzmodell
Das biopsychosoziale Modell nach Engels findet bei vielen Krankheiten, vor allem chronischen Erkrankungen, Anwendung. Es wird genutzt, um besser erklären und verstehen zu können, welche Faktoren bei der Entstehung und Aufrechterhaltung von Krankheiten eine Rolle spielen. (8)
Dieses Modell erleichtert es auch, Schmerzen und die unterschiedliche Wahrnehmung dieser, besser zu erklären. Es bildet dementsprechend auch einen der 6 Punkte, den die IASP nutzt, um Schmerzen und Schmerzerleben genauer zu definieren. (5)
Das Modell kann allerdings nicht nur genutzt werden, um zu erklären, welche Faktoren Schmerz verstärkend, sondern auch welche Schmerzen lindern und somit in der Schmerztherapie adressiert werden sollten.
Biologische Faktoren
Hierunter kannst Du Dir alle körperlichen Faktoren vorstellen, die einen Einfluss auf die Schmerzen haben können (aber nicht zwangsläufig müssen). Hierzu zählen zum Beispiel:
- Verletzungen
- Nervenschädigungen
- Entzündungen
- Endorphine
Psychische Faktoren
Dieser Bereich ist, denke ich, relativ selbsterklärend. Auch hier gibt es viele Faktoren, die sowohl einen positiven, als auch einen negativen Einfluss haben können, wie beispielsweise:
- Depression
- Ängste
- Placebo/ Nocebo
- freudige Momente
Soziale Faktoren
Soziale Faktoren und psychische Faktoren sind teilweise schwierig zu unterscheiden, da sie oftmals eng miteinander verknüpft sind. Bei sozialen Faktoren geht es allerdings eher um das Umfeld und die Interaktion mit diesem, sowie die Prägung, die durch das Umfeld geschieht. Beispiele wären hier:
- Erziehungsunterschiede im Umgang mit Schmerzen
- kulturelle Unterschiede
- sekundärer Krankheitsgewinn (man erfährt z.B. mehr Unterstützung durch das eigene Umfeld aufgrund der Schmerzen)
Schmerztherapie
In der Schmerztherapie gibt es nun verschiedene Ansätze, die gewählt werden können, um Schmerzen zu reduzieren. Einige werden Dir vermutlich bekannt vorkommen. Andere hingegen dürften Dir vielleicht neu sein.
Wie Du bereits erfahren hast, gibt es viele mögliche Ursachen für Schmerzen, die sehr individuell sind. Aus diesem Grund lässt sich auch pauschal nicht sagen, dass eine Methode der anderen unmittelbar überlegen ist. Es gibt sogar Untersuchungen, die darauf hindeuten, dass „Bis zu 70 % der Therapieerfolge bei Schmerzen […] beruhen auf dem Placeboeffekt.“ (9)
In der Therapie von akuten Schmerzen gibt es oft individuelle Leitlinien für bestimmte Beschwerde- und Krankheitsbilder. Chronische Schmerzen haben eine eigene Leitlinie (6), hier wird häufig ein multimodaler Ansatz gewählt, den wir uns später anschauen. Die Bausteine, die in einer Schmerztherapie genutzt werden können, sind folgende:
Medikamentöse Therapie
Schmerzmittel (Analgetika) dürften, denke ich, jedem von Euch bekannt sein. Einige Schmerzmittel sind zwar frei verkäuflich, ich würde Dir aber dennoch anraten, im Zweifel in der Apotheke oder beim Arzt nachzufragen, welche Schmerzmittel für Dich und Deine Schmerzen empfehlenswert sind.
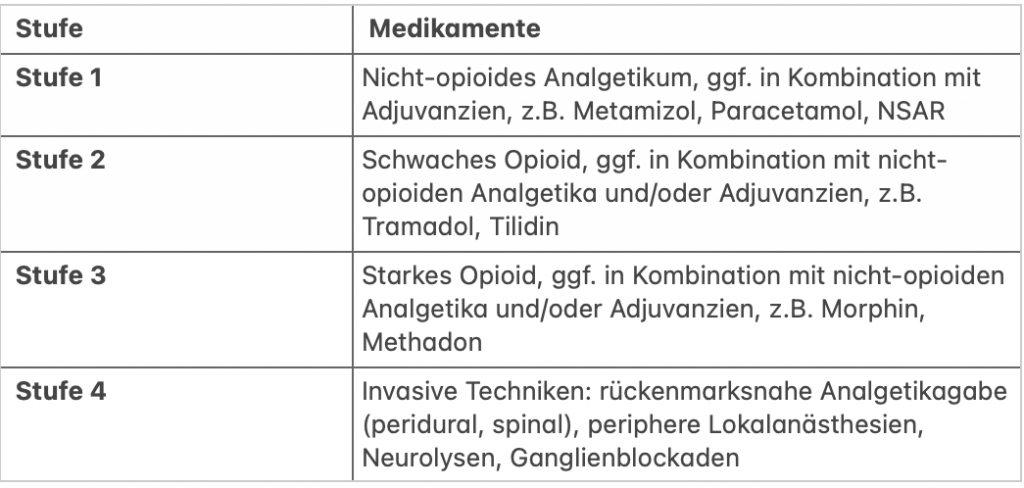
WHO-Stufenschema
Von der Weltgesundheitsorganisation (WHO) gibt es auch eine Empfehlung, welche Schmerzmittel zuerst gewählt werden sollten und wie diese zu steigern sind. Ich habe Dir die Tabelle hier einmal eingefügt, allerdings solltest Du sie rein als Hintergrundinformation sehen. Die genaue Auswahl der Medikamente solltest Du in Abstimmung mit Deinem behandelnden Arzt treffen, der auch Deine eventuellen Medikamentenunverträglichkeiten kennt.
Das Schema kann in jeder Stufe mit ergänzenden Medikamenten und anderen Behandlungen kombiniert werden.
Bewegungstherapie
Bewegung hat viele positive Effekte auf Schmerzen. Einer davon ist die Ausschüttung von Endorphinen (körpereigenen Morphinen), die wahnsinnig gut funktionieren.
So gibt es Untersuchungen, die zeigen, dass ein Lauf über 6 Meilen (ca. 9,66 km) eine Menge an Endorphinen freisetzt, die ungefähr einer Dosis von 10 mg Morphin entsprechen. Du siehst also, „Bewegung ist einer der größten Schmerzkiller der Welt“ (10). Diese Möglichkeit in der Schmerztherapie nicht zu nutzen, wäre also meistens ein großer Fehler.
In der Behandlung ist aber nicht nur die schmerzlindernde Wirkung des Trainings wichtig, sondern auch, dass Du als Patient Möglichkeiten kennenlernst, Bewegungen, die Dir aktuell schwerfallen, entweder wieder ausführen zu können oder alternative Bewegungsmuster zu lernen. Auch das Vertrauen in den eigenen Körper, das vor allem bei chronischen Schmerzpatienten irgendwann schlechter wird, kann hierüber wieder aufgebaut werden.
Da ein Ziel bei schmerzhaften Strukturen sein kann, diese belastbarer zu machen, ist ein gezieltes Krafttraining teils unumgänglich.
Edukation
Patientenaufklärung (Edukation) ist einer der Bereiche, an denen es meiner Meinung nach in unserem Gesundheitssystem am ehesten mangelt. Viele Patienten werden erfahrungsgemäß erst dann selbst aktiv in ihrer Therapie, wenn sie auch verstehen, warum sie gewisse Dinge tun oder auch meiden sollten.
Da mein Ziel auch immer ist, dass Patienten selbstständig werden und mich im besten Falle irgendwann nicht mehr benötigen, ist eine gute Edukation von Patienten unumgänglich. Das ist auch einer der Gründe für diesen Blog und den Podcast.
Dieser Teil lässt sich oft leicht verbessern und lebt auch von Deinen Fragen als Patient. Wenn Du etwas nicht verstanden hast oder Dir unsicher bist, kann ich Dir nur empfehlen, nachzufragen. Du bist ein wichtiger Teil einer erfolgreichen Schmerztherapie.
Ein sehr empfehlenswertes Buch, um das Thema Schmerz und seine Funktion besser zu verstehen, ist von David Butler und Lorimer Moseley „Schmerz verstehen“. Das Buch richtet sich sowohl an Laien, als auch an Therapeuten. Persönlich konnte ich hier schon viele nützliche Erklärungsmodelle für meine tägliche Arbeit rausziehen.
Psychotherapie
Dieser Bereich wird spätestens dann relevant in der Schmerztherapie, wenn Schmerzen chronisch werden. Aber auch bei akuten Schmerzen ist es wichtig, darauf zu achten, wie Patienten mit ihren Schmerzen umgehen und welche Gedanken sie bzgl. der Schmerzen haben. So kann man als Behandler frühzeitig entweder selbst gegensteuern oder den Patienten für eine ergänzende Psychotherapie sensibilisieren.
Passive Maßnahmen wie Manuelle Therapie und Osteopathie
Passive Maßnahmen stehen immer wieder in der Kritik, da sie oftmals mit falschen Grundgedanken und Theorien vermittelt und angewandt werden. Die Befürchtung ist hier, dass diese bei Patienten schnell zu Nocebos (böser Bruder des Placebo) führen könnten und hierüber eine gewisse Abhängigkeit von einem Therapeuten geschaffen werden könnte.
Diese Kritik hat meiner Meinung nach durchaus ihre Berechtigung, sollte allerdings nicht dazu führen, dass diese Maßnahmen überhaupt nicht mehr genutzt werden. Wichtig ist nur, dass Patienten nicht weiter solche Nocebos wie „ausgerenkte Wirbel“ und ähnliches als Erklärungsmodelle geliefert bekommen.
Die einfachsten Maßnahmen in diesem Bereich sind zum Beispiel Massagen, eine der komplexeren Methoden der manuellen Therapie ist vermutlich Osteopathie. Auch wenn Osteopathie strenggenommen nicht nur ein Sammelsurium manueller Techniken und Behandlungsmöglichkeiten ist, sondern eigentlich mehr beinhaltet.
Die Wirkung, über die diese Methoden schmerzlindernd wirken können, sind vielfältig. Fairerweise muss man aber sagen, dass eine rein passive Behandlung in der Schmerztherapie bei chronischen Schmerzen oft nicht zielführend ist. Sie schafft aber häufig einen guten Einstieg und kann eine gute Begleitung aktiver Ansätze darstellen, ähnlich wie in manchen Fällen Schmerzmittel.
Zu den passiven Maßnahmen werden zudem die Möglichkeiten der Thermotherapie (Wärme- und Kälteanwendungen) gezählt. Diese können in verschiedenen Versionen genutzt werden.
(Interdisziplinär-) Multimodale Schmerztherapie
Nimmst Du Dir am Büfett nur eine einzelne Speise? Warum sollte man sich in der Schmerztherapie nur auf eine Methode beschränken?
In der Behandlung von akuten Schmerzen kann eine der oben genannten Methoden durchaus mal ausreichend sein. Je mehr es sich aber um chronische Schmerzen handelt, desto wichtiger wird es weitere Bereiche zu nutzen. Handelt es sich um einfache Fälle, wird das manchmal auch ein Therapeut alleine bewältigen können. Häufiger ist allerdings eine interdisziplinäre Zusammenarbeit zielführender.
Nicht ohne Grund, gibt es verschiedene Berufe, die spezialisiert sind, auf Teile der obigen Maßnahmen.
Diese interdisziplinäre Zusammenarbeit kann sowohl im ambulanten Setting erfolgen als auch bei einem Klinikaufenthalt zum Tragen kommen.
Spezielle Schmerztherapie
Wie anfangs bereits erwähnt, gibt es eine spezielle Weiterbildung für Ärzte, die sich mit der Diagnostik und Therapie chronischer Schmerzen beschäftigt. Diese dauert 12 Monate und berechtigt zum Führen der Zusatzbezeichnung „Spezielle Schmerztherapie“.
Die Inhalte sind sehr umfänglich und reichen von der Schmerzanamnese bis hin zu operativen Weiterbildungsinhalten. (3)
Was wende ich in der Behandlung an
Wenn Du meinen Werdegang kennst, dann weißt Du vielleicht schon, dass ich nicht eine Methode alleine zur Schmerztherapie nutze.
Den Einstieg bilden für mich meist Ansätze aus meiner Osteopathieweiterbildung und meinem Physiotherapiestudium. Da ich in meiner Praxis kaum Möglichkeiten habe, mit Patienten gemeinsam Übungen durchzuführen, gebe ich hier entsprechende Anleitungen mit nach Hause.
Vor Ort nutze ich bei neben manuellen Techniken auch Methoden wie Dry Needling (ähnlich Akupunktur) oder auch Neuraltherapie (hier können lokale Schmerzmittel zum Einsatz kommen).
Dass Edukation für mich einen großen Stellenwert hat, habe ich Dir ja weiter oben bereits erklärt. Das ist auch mit einer der Gründe, warum ich pro Behandlung eine Stunde einplane.
Schmerzmedikation ist ein Bereich, wo ich größtenteils auf andere Fachbereiche verweise, zumal einige Schmerzmittel auch verschreibungspflichtig sind. In manchen Fällen gebe ich den Patienten allerdings Empfehlungen bzw. Anregungen mit, die sie mit ihrem behandelnden Arzt absprechen sollen.
Die Psyche kann ich zwar im Rahmen der Edukation mit adressieren und zum Beispiel Entspannungsübungen oder Anpassungen des Lebensstils empfehlen. Wenn es sich allerdings um manifeste Psyche Beschwerden handelt, versuche ich Patienten für eine Psychotherapie zu sensibilisieren und lege hier großen Wert drauf.
Fazit
So verschieden, wie die Geschmäcker beim Essen sind, so unterschiedlich ist auch die Schmerztherapie bei verschiedenen Menschen.
Am Anfang können die vielen Möglichkeiten manche Patienten mit Sicherheit überfordern. Je besser Du Dich und Deinen Körper kennst, desto einfacher wird es allerdings, den für Dich passenden Ansatz zu finden. Ein guter Behandler wird Dir auch nach wenigen Terminen sagen können, ob er der richtige Therapeut für Dich ist oder welche Ansätze er bei Dir für passender halten würde.
Wenn Du bei mir in Behandlung bist oder Dich für eine Behandlung bei mir entscheidest, im Zweifel einfach nachfragen.
Quellen
(1) https://flexikon.doccheck.com/de/Schmerztherapie (Zugriff am 20.01.2024)
(2) https://de.wikipedia.org/wiki/Schmerztherapie (Zugriff am 20.01.2024)
(3) https://flexikon.doccheck.com/de/Spezielle_Schmerztherapie (Zugriff am 20.01.2024)
(4) https://www.schmerzgesellschaft.de/topnavi/patienteninformationen/netzwerke-der-versorgung/interdisziplinaer-multimodale-schmerztherapie (Zugriff am 20.01.2024)
(5) https://www.iasp-pain.org/publications/iasp-news/iasp-announces-revised-definition-of-pain/ (Zugriff am 20.01.2024)
(6) Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin e.V. (DEGAM), S1-Leitlinie Chronischer nicht tumorbedingter Schmerz, Version 2.0, 30.11.2023, https://register.awmf.org/de/leitlinien/detail/053-036, Zugriff am 23.01.2024
(7) https://www.schmerzgesellschaft.de/patienteninformationen/herausforderung-schmerz/chronische-schmerzen (Zugriff am 22.01.2024)
(8) https://flexikon.doccheck.com/de/Biopsychosoziales_Modell (Zugriff am 25.01.2024)
(9) https://www.physiomeetsscience.net/placeboeffekte-in-der-schmerztherapie/ (Zugriff am 23.01.2024)
(10) https://www.physiomeetsscience.net/bewegungsinduzierte-hyperalgesie-was-du-ueber-die-akute-wirkung-von-bewegung-auf-die-schmerzsensibilitaet-wissen-solltest/ (Zugriff am 24.01.2024)
Disclaimer
Im Text befinden sich sogenannte Affiliate-Links zu Amazon. Als Amazon-Partner verdiene ich an qualifizierten Verkäufen. Für Dich kommt es hierbei zu keinen Mehrkosten, es unterstützt mich aber in meiner Arbeit.

Wie Du vielleicht schon mitbekommen hast, ist mein Name Etienne Ries.
Ich bin Heilpraktiker, Osteopath und Physiotherapeut und schon von klein auf vom menschlichen Körper fasziniert. Nachdem ich mehrere Jahre als angestellter Physiotherapeut gearbeitet habe, habe ich mir 2021 den Traum der eigenen Praxis erfüllt und habe mich hier auf die Arbeit mit Schmerzpatienten und Sportlern spezialisiert. Wie Du im Blog merken wirst, sind das aber nicht meine ausschließlichen Behandlungsfelder. Zur Terminbuchung kommst Du übrigens bequem hier.
Diese Faszination versuche ich sowohl in meiner Arbeit an meine Patienten weiterzugeben, als auch mittels des Blogs und anderer Social Media Formate, wie YouTube…
Wenn Du immer auf dem Laufenden bleiben willst, kannst Du Dich auch gerne zu meinem wöchentlichen E-Mail Newsletter anmelden.
Verwandte Beiträge
-
Wie sinnvoll sind eigentlich Faszienrollen?
Auch wenn ich immer wieder das Gefühl habe, dass der Trend am Abflauen ist, so hält sich der Hype um Faszienrollen, entsprechende Bälle und weitere Tools zum Bearbeiten der Faszien…
-
Was sind eigentlich Schmerzen?
Vielleicht kennst Du auch folgenden Witz: „Herr Doktor, wenn ich hier drücke, tut's weh. Wenn ich hier drücke, tut's weh und wenn ich hier drücke, tut's auch weh. Was habe…
-
Was ist eigentlich Osteopathie (für mich)?
Da ich die Frage sowohl von Patienten, als auch im privaten Umfeld häufiger gestellt bekomme und nie eine kurze, prägnante Antwort parat habe, will ich versuchen in diesem Blogartikel das…



3 Responses