Was ist Skoliose und muss die Wirbelsäule gerade sein?
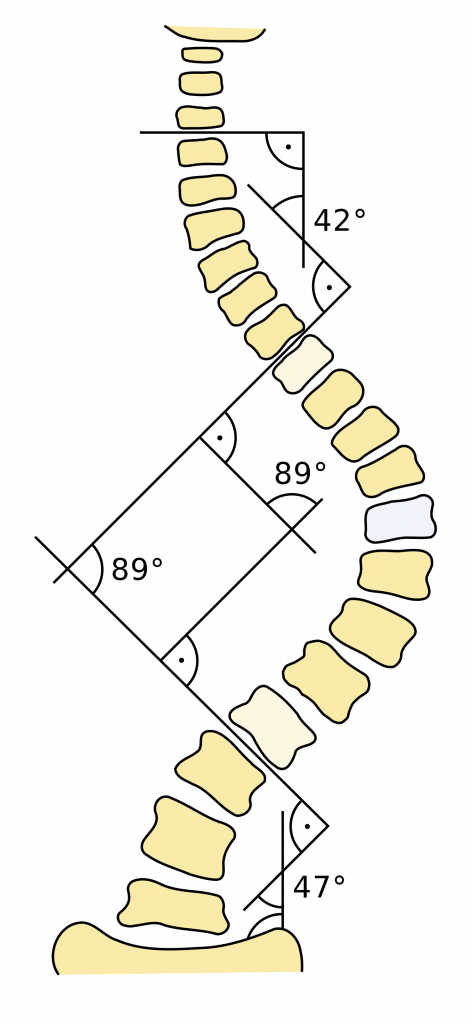
An der Wirbelsäule ist nach einem Bandscheibenvorfall die Skoliose glaube ich das „Krankheitsbild“, über das es die meisten Mythen und Missverständnisse gibt. Warum die Wahrheit irgendwo zwischen Rollstuhl und ist komplett egal liegt, soll das Thema des heutigen Blogartikels sein. Ja, es gibt Momente, in denen man eine Skoliose etwas genauer im Auge behalten sollte, […]
Kreuzheben – die wichtigste Übung für Deinen Rücken

Normalerweise wirst Du von mir nicht hören, dass eine Übung wichtiger ist, als andere, um ein bestimmtes Ziel zu erreichen. Es gibt allerdings eine einzige Ausnahme und das ist das Kreuzheben. Eine Übung, die vielen Menschen Respekt einflößt und gerade bei „Rückenpatienten“ und auch einigen Behandlern Ängste hervorruft. Doch diese Befürchtungen sind mit der richtigen […]
Was ist Schmerztherapie?

Schmerztherapie umfasst, vereinfacht gesagt, alle therapeutischen Maßnahmen, die das Ziel haben, akute oder chronische Schmerzen zu lindern. (1,2) Ärzte, die sich auf die Behandlung von chronischen Schmerzen spezialisiert haben, können durch eine Weiterbildung die Zusatzbezeichnung „Spezielle Schmerztherapie“ erwerben. (3) Wenn Du meinen Blog bereits aufmerksam verfolgst, dann wirst Du vielleicht auch wissen, dass ich vor […]
Lauftechnik (auch mit Barfußschuhen)

Wie ich Dir bereits in erzählt habe, bin ich ein sehr großer Freund von Barfußschuhen und habe mit diesen im Oktober 2022 auch den Marathon in Frankfurt gefinisht. Damals noch mit Schuhen von Vibram (V-Run), heute mit etwas günstigeren Schuhen von Saguaro. In den verlinkten Artikeln habe ich zwar auch schon das ein oder andere […]
5 typische Fehler beim Krafttraining

Neues Jahr, neues Glück und damit auch wieder die Zeit für Neujahrsvorsätze. Bei vielen wird das auch Sport sein und die Fitnessstudios sind voll mit Leuten, die Krafttraining für sich ausprobieren. Die nächsten Monate werden die Fitnessstudios erfahrungsgemäß wieder leerer, was vor allem daran liegt, dass viele sich Ziele nicht konkret genug setzen und somit […]
Ikigai – Finde Dein Warum

Das Jahresende kommt immer näher auf uns zu. Für viele zwar zum einen eine stressige Zeit, zum anderen aber auch eine Zeit, in der man eher mal innehält und reflektiert. Persönlich versuche auch ich rund um den Jahreswechsel das vergangene Jahr für mich zu reflektieren und mir Gedanken über das kommende Jahr zu machen. Ein […]
Ist es wirklich der Ischiasnerv?

Der untere Rücken oder vielleicht auch der Gesäßbereich schmerzen? Wenn Du schon einige Artikel von mir gelesen hast, dann wirst Du vielleicht nicht ganz so schnell die Hypothese „Ischias“ in den Raum werfen. Vielen Patienten geht es aber noch anders und sie werden diese Eigendiagnose schnell stellen, was leider oft genug zu Nocebos führt. Egal, […]
Was ist eigentlich dieses Karpaltunnelsyndrom?

Taube Finger? Spätestens wenn Du googelst, wirst Du früher oder später auf das Karpaltunnelsyndrom treffen. Aber was genau ist eigentlich dieser Karpaltunnel und können die Beschwerden vielleicht sogar woanders herkommen? Wie immer schauen wir uns das Ganze Schritt für Schritt an. Du kannst aber gerne auch direkt zur Therapie oder den entsprechenden Übungen springen, wenn […]
Fersensporn – was tun?

Wenn Du an Schmerzen im Bereich des Fußes denkst, könnte es eines der ersten Beschwerdebilder sein, was Dir einfällt: der Fersensporn. Wusstest Du aber auch, dass der Fersensporn nach aktuellem Stand der Wissenschaft nicht die Ursache der Schmerzen ist? Nein, wir befinden uns eher im Bereich der Faszien, genauer gesagt an der Plantarfaszie. Was die […]
Diese 5 Dinge machen eine effektive Therapie aus

Eine effektive Therapie hat viele Bestandteile. Viele werden jetzt an passende Behandlungstechniken, die richtigen Medikamente oder die eine Übung, die alle Probleme wie von Zauberhand löst, denken. Aber eine effektive Therapie beruht meiner Meinung nach auf ganz anderen Dingen, die weit wichtiger sind. Das Problem – warum sind so viele Therapien ineffektiv? Behandlungen im Kassensystem […]